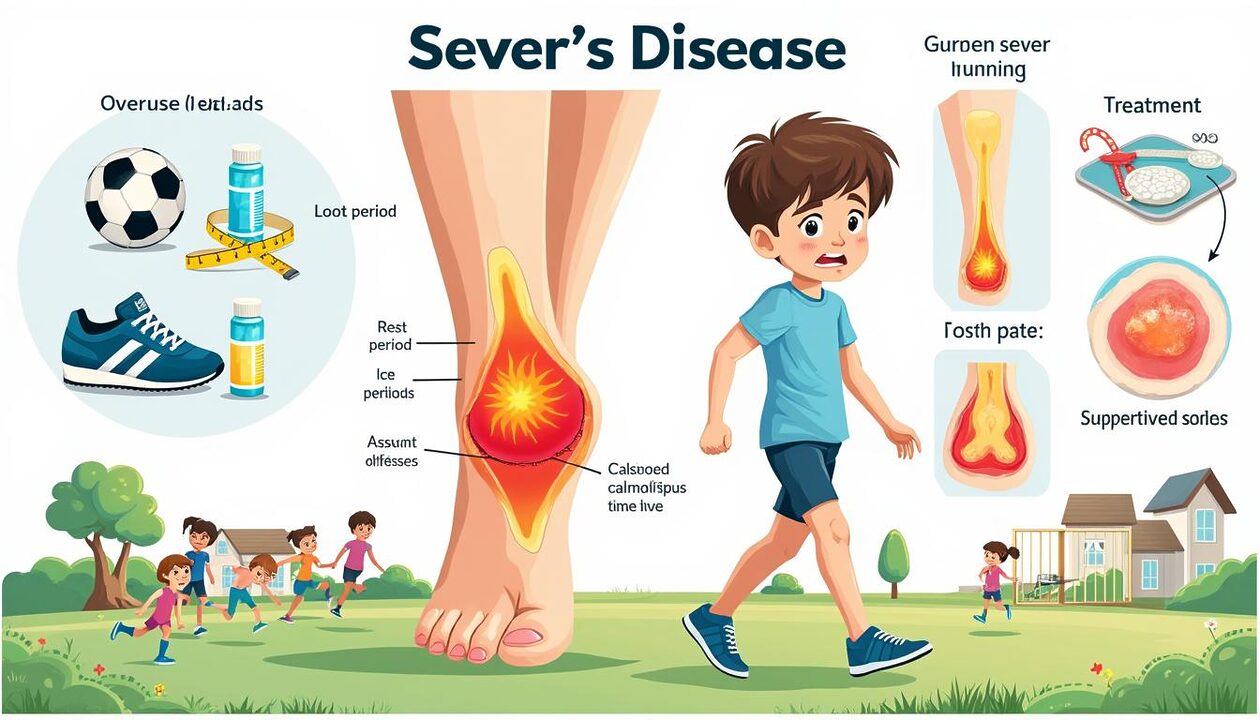
Le talon qui brûle après un entraînement, la marche sur la pointe des pieds pour éviter l’appui, et cette douleur qui revient à chaque reprise du sport: autant de signes typiques d’une apophysite calcanéenne, mieux connue sous le nom de maladie de Sever. Touchant surtout les enfants actifs, entre 5 et 11 ans selon plusieurs cohortes pédiatriques, ce trouble de croissance reste bénin, mais il impose des ajustements rapides pour préserver l’élan sportif et le confort au quotidien. En 2025, la hausse de la pratique sportive féminine a gommé l’écart historique entre les sexes: les filles sont désormais tout aussi concernées. L’essentiel se joue durant les pics de croissance, quand l’os du talon grandit plus vite que les muscles et les tendons, créant une tension mécanique au niveau de la plaque de croissance.
Face à un enfant qui se plaint d’un talon douloureux à la course ou aux sauts, l’enjeu est double: écarter les diagnostics graves et mettre en place une stratégie simple qui associe repos relatif, glaçage, étirements ciblés, talonnettes et chaussures stables. Les images (radiographies) servent surtout à exclure une fracture; le diagnostic reste clinique, avec un “test de compression” du calcanéum très évocateur. En pratique, une approche graduée permet un retour progressif au sport en 2 à 8 semaines, parfois avec des aménagements. Chaussures adaptées, surfaces moins dures et alternance des activités font la différence. Les lignes qui suivent détaillent de façon pratique les symptômes, les causes, le diagnostic, les traitements et la prévention de cette pathologie fréquente et souvent méconnue.
| En Bref |
|---|
| Maladie de Sever = apophysite calcanéenne, inflammation de la plaque de croissance du talon. |
| Âge typique: 5–11 ans; baisse nette après la fin de croissance (~15 ans). |
| Douleur mécanique au talon, aggravée par course et sauts; soulagement au repos. |
| Diagnostic clinique; l’imagerie sert à exclure les fractures. |
| Prise en charge: repos relatif, glace, étirements, talonnettes, chaussures stables. |
| Retour au sport progressif en 2–8 semaines selon la sévérité. |
| Récidives possibles tant que la plaque de croissance n’est pas fermée. |
Maladie de Sever : définition, mécanismes et chronologie de croissance
La maladie de Sever est une inflammation de l’apophyse du calcanéum, zone de croissance située à l’arrière du talon. Lors des poussées de croissance, l’os peut croître plus vite que le complexe triceps sural – tendon d’Achille. Cette discordance crée une traction répétée sur la plaque de croissance, jusqu’à déclencher une douleur mécanique à l’effort. Le phénomène survient souvent au démarrage d’une saison sportive, quand la charge d’entraînement augmente brusquement.
L’apophyse calcanéenne n’est pas encore complètement ossifiée chez l’enfant. Elle demeure donc sensible aux contraintes, en particulier aux microtraumatismes répétitifs. Les sauts, les sprints, les changements d’appui et les surfaces dures accentuent l’impact. Dans 50 à 80 % des cas, les deux talons sont concernés, même si la douleur peut être asymétrique. Ce caractère bilatéral oriente souvent le diagnostic.
Ce qui se passe dans le talon en croissance
Au cœur du problème, l’interface entre l’os du talon et sa zone cartilagineuse immature. Cette interface subit une traction via le tendon d’Achille à chaque impulsion. Lorsque le muscle du mollet se rétracte, la tension augmente. Un manque de souplesse, une chaussure trop rigide au contrefort ou une surface abrasive aggravent la sollicitation. Le résultat: une inflammation locale, avec douleur, parfois gonflement et sensibilité à la pression.
La physiologie éclaire la prise en charge. Dès que l’os atteint la fin de sa croissance (vers 15 ans), la plaque se ferme et la pathologie s’éteint naturellement. L’objectif thérapeutique consiste donc à gérer la douleur et à moduler la charge jusqu’à ce cap.
Repères pratiques pour situer la pathologie
- Âge clé de survenue: fin d’école primaire et collège.
- Sports à risque: football, athlétisme, basketball, gymnastique, danse.
- Déclencheur fréquent: reprise intense après vacances ou changement de chaussure.
- Signal d’alerte: douleur à la compression latérale du talon.
- Évolution: crises par poussées, rémission avec repos.
Étude de cas brève
Au retour d’un stage d’athlétisme, Émile, 10 ans, se plaint d’une douleur au talon droit lors des accélérations. L’examen retrouve une sensibilité à la pression et une raideur du mollet. L’ajustement immédiat de l’entraînement, l’ajout de talonnettes et un protocole d’étirements ont permis une reprise sans douleur en quatre semaines. Ce scénario illustre l’importance d’une réponse précoce.
| Repères-clés sur la maladie de Sever |
|---|
| Nature: apophysite calcanéenne (inflammation de la plaque de croissance) |
| Âge: 5–11 ans, rare après 15 ans |
| Douleur: mécanique, arrière du talon, à l’effort |
| Bilatéralité: 50–80 % des cas |
| Facteur clé: traction du tendon d’Achille sur calcanéum immature |
| Pronostic: bénin, disparition à la fin de croissance |
En gardant à l’esprit cette mécanique, l’évaluation clinique gagne en pertinence et oriente les tests simples à réaliser dès la consultation suivante.
Symptômes de la maladie de Sever et diagnostic clinique précis
Le symptôme cardinal reste une douleur au talon survenant à la course, aux sauts ou lors de la station debout prolongée. Elle siège en arrière du talon, parfois sur les côtés ou à la base. Au repos, la douleur s’apaise fortement. Certains enfants modifient spontanément leur appui, marchant sur la pointe des pieds pour soulager la zone sensible.
Le matin, une raideur peut se manifester. Au toucher, la pression latérale du calcanéum réveille la douleur: c’est le fameux “test de compression”. L’examinateur observe aussi la montée sur la pointe des pieds et la souplesse du mollet. Un mollet court ou tendu renforce le diagnostic fonctionnel.
Signes à repérer au cabinet ou sur le terrain
- Douleur mécanique augmentée par l’activité, diminuée par le repos.
- Sensibilité à la pression sur les bords du calcanéum.
- Boiterie ou marche sur l’avant-pied pendant les poussées.
- Éventuel gonflement local et rougeur légère.
- Chaussures usées au talon, signe d’appuis déséquilibrés.
Le diagnostic repose d’abord sur l’interrogatoire (sport, surfaces, récence du pic de croissance) et l’examen. Les radiographies ne sont pas systématiques, car elles peuvent être normales. Elles s’avèrent utiles si une fracture, une tumeur osseuse ou une infection est suspectée, ou pour documenter une asymétrie marquée ou un traumatisme aigu associé.
Écarter les diagnostics graves: l’étape indispensable
La vigilance s’impose devant des signes atypiques: douleur nocturne inexpliquée, fièvre persistante, altération de l’état général ou traumatisme récent majeur. Dans ces cas, une imagerie et un bilan adapté s’imposent. Parmi les diagnostics à éliminer: verrue plantaire douloureuse, tendinites d’Achille, bursite rétro-calcanéenne, synostose du tarse, fracture du calcanéum, ostéomyélite, et plus rarement tumeurs (p. ex. sarcome d’Ewing).
- Red flags: douleur nocturne, fièvre, perte de poids, douleur réfractaire au repos.
- Traumatisme franc avec incapacité d’appui: penser fracture.
- Douleur strictement cutanée: explorer verrue, cor, corps étranger.
| Éléments cliniques et orientation diagnostic |
|---|
| Douleur mécanique au talon, test de compression positif → Sever probable |
| Douleur nocturne, fièvre, AEG → rechercher infection / tumeur |
| Traumatisme aigu, œdème marqué → évoquer fracture |
| Douleur à la peau, lésion visible → dermatose / verrue |
| Raideur mollet + douleur calcanéenne → facteur mécanique aggravant |
Un diagnostic posé tôt permet de rassurer l’enfant et ses proches. On peut alors centrer l’énergie sur les mesures concrètes qui soulagent rapidement et évitent les récidives inutiles.
Causes et facteurs de risque de la maladie de Sever: sport, croissance et biomécanique
La cause principale est une sursollicitation de la plaque de croissance par la traction du tendon d’Achille. Lors d’un pic de croissance, l’os du talon grandit plus vite que les structures tendino-musculaires. La souplesse diminue, la tension augmente, et la répétition des impacts crée une inflammation. Les charges d’entraînement mal progressives agissent comme un accélérateur.
Certains sports exposent davantage: football, course à pied, basketball, gymnastique, danse. Les surfaces dures ou abrasives, les pointes d’athlétisme et les enchaînements de sauts favorisent le problème. À cela s’ajoutent des facteurs individuels: pied proné, arches hautes ou basses, inégalité de longueur des jambes, IMC élevé, chaussure inadaptée.
Exemples concrets de contextes déclencheurs
- Reprise du championnat avec trois entraînements rapprochés la même semaine.
- Passage à des crampons plus rigides avec un contrefort agressif sur l’arrière du talon.
- Séances de corde à sauter quotidiennes sur sol bétonné.
- Stage intensif de gymnastique pieds nus, avec nombreux sauts et réceptions.
Une étude sur des jeunes footballeurs de 9 à 19 ans a estimé la maladie de Sever à environ 2 % des blessures, avec un pic chez les moins de 11 ans. Cette donnée renforce l’idée d’une pathologie de charge et de croissance. L’égalisation des pratiques sportives a aussi nivelé la répartition fille/garçon.
Mini-cas: “Noah, 11 ans, latéral droit”
Au début de saison, Noah change de taille de crampons et alterne gazon et synthétique. En trois semaines, il développe une douleur bilatérale au talon, majorée après les matchs. L’analyse révèle un pied proné, une raideur du triceps sural et une planification d’entraînement sans journée de récupération. Le plan correctif (talonnettes, alternance vélo, étirements réguliers, surfaces plus souples) a fait régresser la douleur en cinq semaines.
- Chaussures: privilégier amorti et stabilité; éviter le contrefort agressif.
- Surfaces: herbe, pistes amortissantes; limiter béton et bitume.
- Charge: progressions de 10–15 % par semaine, pas plus.
- Biomécanique: corriger un pied proné avec semelles adaptées.
| Facteur de risque → Mécanisme → Ajustement utile |
|---|
| Surfaces dures → impacts répétés → choisir sols amortis / alterner activités |
| Chaussures rigides → friction + traction → talonnettes, contrefort plus doux |
| Pied proné → surcharge médiale → semelles / renfort stabilité |
| IMC élevé → contrainte accrue → gestion du poids, renforcement global |
| Raideur mollet → traction d’Achille → étirements quotidiens ciblés |
| Reprises brutales → surmenage → plan d’entraînement progressif |
Identifier le ou les facteurs dominants accélère la guérison. Une correction simple, bien choisie, peut transformer le quotidien d’un jeune sportif en moins d’un mois.
Traitements de la maladie de Sever et retour au sport: protocole étape par étape
La stratégie vise à réduire la douleur, calmer l’inflammation et modérer la traction sur la plaque de croissance. Elle commence par un repos relatif: on retire temporairement les gestes les plus douloureux (sauts, sprints), mais on conserve des activités sans impact comme le vélo ou la natation. Ensuite, on introduit les outils qui agissent vite: glace, talonnettes, chaussures stables, compression, élévation.
Les antalgiques en vente libre peuvent aider à court terme, après conseil pharmaceutique. L’aspirine est déconseillée chez l’enfant en raison du risque de syndrome de Reye. En cas de douleur sévère, une immobilisation courte par botte ou plâtre peut s’envisager pour casser le cercle douleur–inflammation.
Protocole d’étirements et renforcement
- Étirement du mollet jambe tendue: 3 x 30 s, 2 fois/jour.
- Étirement jambe fléchie (soléaire): 3 x 30 s, 2 fois/jour.
- Auto-massage du mollet: 2–3 min/jour.
- Excentriques sur marche (progressifs, indolores): 2–3 fois/semaine.
Les attelles nocturnes peuvent maintenir une longueur fonctionnelle du triceps sural et prévenir les raideurs matinales. Une guidance par kinésithérapeute sécurise la technique et le rythme de progression.
Plan de retour au sport
- Phase 1 (0–2 semaines): douleur au repos ≤ 2/10; vélo, natation; glace 15–20 min, 2–3 fois/jour.
- Phase 2 (2–6 semaines): reprise de la course en alternance marche/course, pas de sauts intensifs.
- Phase 3 (6–8 semaines): réintroduction des sauts, matchs partiels, charge adaptée.
| Semaine → Objectif → Actions → Critère de progression |
|---|
| 0–2 → calmer douleur → RICE, talonnettes, étirements → douleur ≤ 2/10 au quotidien |
| 2–4 → reprendre cardio → marche/course, renfo mollet → course 20 min sans douleur |
| 4–6 → augmenter charge → éducatifs, changements d’appui doux → séance spécifique sans gêne |
| 6–8 → retour compétition → sauts, matchs partiels → semaine complète sans douleur |
Pour visualiser la gestuelle des étirements et la progression, une ressource vidéo peut aider à fixer les repères et les erreurs à éviter.
Avant toute reprise pleine, un auto-contrôle s’impose: pas de douleur le lendemain d’une séance type, pas de boiterie, pas de réveil nocturne. En respectant ces garde-fous, le retour à la compétition devient durable.
Prévenir la maladie de Sever et éviter les récidives: chaussures, charge et routines utiles
La prévention repose sur trois piliers: équipement, charge et mobilité. Un bon contrefort, un amorti suffisant et une semelle stable limitent les pics de contrainte. Les talonnettes en gel ou en mousse dense réduisent la traction d’Achille. Côté charge, mieux vaut planifier une progression régulière, insérer des jours de récupération et diversifier les activités pour limiter les impacts cumulés.
La souplesse du mollet et des ischio-jambiers reste déterminante. Des étirements courts et réguliers valent mieux que des séances rares et longues. Après chaque entraînement impactant, une application de glace de 15 minutes et un retour au calme améliorent la récupération.
Conseils opérationnels pour parents, coachs et jeunes sportifs
- Chaussures: renouveler quand l’amorti est tassé; éviter les talons hauts chez l’ado.
- Surfaces: préférer herbe et pistes; limiter béton et enrobés.
- Alternance: combiner natation ou vélo avec sports d’impact.
- Routine: étirements mollets/ischios 5 min après l’entraînement.
- Repos: 1–2 jours sans impact par semaine pendant les poussées.
Exemple: Lina, 10 ans, gymnaste, enchaîne six séances hebdomadaires pieds nus. En intégrant deux jours avec barre fixe et travail technique sans sauts, des chaussons amortis pour les réceptions et une routine d’étirements, les douleurs ont disparu en un mois. La clé: ajuster sans renoncer au sport.
| Action de prévention → Fréquence → Bénéfice → Indicateur |
|---|
| Vérifier l’usure des chaussures → chaque mois → amorti optimal → talon non affaissé |
| Étirements mollets/ischios → après chaque séance → traction réduite → souplesse accrue |
| Glaçage post-entrainement → 10–15 min → inflammation contenue → douleur ≤ 2/10 |
| Jour sans impact → 1–2 / semaine → récupération → pas de raideur matinale |
| Alternance activités → hebdomadaire → charge diversifiée → absence de pics |
Pour compléter ces routines, une vidéo de qualité peut aider à montrer l’échauffement spécifique et les bonnes pratiques de réception.
Lorsque l’hygiène d’entraînement est respectée, les récidives se raréfient. Et si elles surviennent, elles deviennent plus courtes et moins intenses.
Questions fréquentes des familles et outils de suivi pour la maladie de Sever
La compréhension partagée entre famille, enfant et encadrement sportif améliore l’adhésion au traitement. Un suivi simple, comme une échelle de douleur quotidienne, permet d’ajuster l’entraînement sans dramatiser. Au fil des semaines, les critères de progression guident la reprise des charges spécifiques et sécurisent le retour à la compétition.
Un petit “kit de terrain” aide beaucoup: talonnettes de rechange, bande de compression, poche de froid, carnet d’auto-suivi. En match, une adaptation tactique (moins de sauts, rotations plus fréquentes) diminue la contrainte sans retirer l’enfant du jeu. Enfin, la coordination entre soignant, parent et coach prévient les messages contradictoires.
Outils concrets à mettre en place
- Journal de douleur (0–10) avant et 24 h après l’entraînement.
- Checklist chaussures: stabilité, amorti, contrefort confortable.
- Routine d’échauffement: mobilité cheville, mollet, hanches.
- Retour au calme: étirements, glaçage, hydratation.
- Point hebdomadaire parent–coach pour ajuster la charge.
Les consultations servent aussi à vérifier la statique du pied et, si besoin, à prescrire des semelles correctrices. Chez certains enfants, une inégalité de longueur ou une hyperpronation justifie une prise en charge podologique. Cette correction biomécanique soulage durablement la plaque de croissance.
| Outil → Utilité → Quand l’utiliser → Critère d’efficacité |
|---|
| Journal douleur → suivi charge → quotidien → baisse moyenne hebdo |
| Talonnettes → réduire traction → entraînements/matchs → douleur ≤ 2/10 |
| Bande de compression → limiter gonflement → poussées douloureuses → périmètre stable |
| Semelles orthopédiques → corriger appuis → à long terme → appuis symétriques |
| Poche de froid → calmer après effort → 10–15 min → récupération rapide |
En combinant ces outils, chacun trouve sa place: l’enfant reste actif, le parent rassuré et le coach accompagné. C’est ainsi que l’on garde le plaisir du sport au premier plan, tout en protégeant un talon encore en construction.
Combien de temps dure une poussée de la maladie de Sever ?
Avec un traitement conservateur (repos relatif, glace, talonnettes, étirements), l’amélioration survient en général entre 2 et 8 semaines. Les récidives peuvent survenir tant que la plaque de croissance n’est pas fermée, mais elles tendent à être plus courtes si la prévention est appliquée.
Faut-il arrêter totalement le sport ?
Pas nécessairement. On supprime surtout les gestes douloureux (sauts, sprints) et on privilégie des activités sans impact (vélo, natation). La charge réaugmente progressivement selon des critères simples: pas de douleur pendant ni le lendemain, pas de boiterie.
Les radiographies sont-elles indispensables ?
Non, le diagnostic est clinique. Les radiographies servent à exclure une fracture ou une autre pathologie si des signes atypiques existent (traumatisme important, douleur nocturne, fièvre, altération de l’état général).
Quels médicaments peut-on utiliser ?
Des antalgiques adaptés à l’enfant peuvent être proposés sur avis pharmaceutique. L’aspirine est à éviter en raison du risque de syndrome de Reye. Les anti-inflammatoires se justifient à court terme si la douleur l’exige, toujours dans une stratégie globale incluant repos et étirements.
Pharmacienne passionnée de 30 ans, j’accompagne chaque jour mes patients dans leur santé et leur bien-être. Curieuse et engagée, j’aime partager mes conseils pour une meilleure utilisation des médicaments et promouvoir la prévention au quotidien.